软骨细胞细胞
大鼠成骨细胞分离自成骨细胞主要由内外骨膜和骨髓中基质内的间充质始祖细胞分化而来,能特异性分泌多种生物活性物质,调节并影响骨的形成和重建过程。成骨细胞是骨形成的主要功能细胞,负责骨基质的合成、分泌和矿化。骨不断地进行着重建,骨重建过程包括破骨细胞贴附在旧骨区域,分泌酸性物质溶解矿物质,分泌蛋白酶消化骨基质,形成骨吸收陷窝;其后,成骨细胞移行至被吸收部位,分泌骨基质,骨基质矿化而形成新骨;破骨与成骨过程的平衡是维持正常骨量的关键。成骨细胞培养不仅有助于了解骨形成机制、骨骼系统疾病的分子和细胞学基础,也是药物筛选、生物材料开发和生物工程研究的重要手段。大鼠胚胎成纤维细胞分离自胚胎。软骨细胞细胞
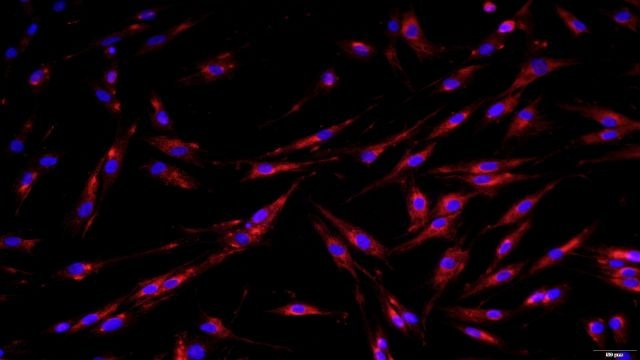
原代大鼠胰腺星状细胞分离自胰腺组织;胰腺进行性纤维化是慢性胰腺炎典型的病理表现,在这个过程中扮演中心角色的是一种多角形或星状细胞,即胰腺原代星状细胞。原代胰腺星状细胞分布在胰腺小叶间和腺泡间,在胰腺纤维化过程中,其被多种病理因子***,分泌多种细胞外基质,包括胶原、启动和促进了纤维化这一病理过程。正常情况下,胰腺星状细胞处于非***的静止期状态,球形。当胰腺受损伤或者受到细胞生长因子等刺激后转变为***状态。冠状动脉内皮细胞细胞大鼠肺大动脉内皮细胞是一种多功能细胞。

过继性细胞免疫如嵌合抗原受体T细胞(CAR-T)等被成功应用于急性B淋巴白血病等血液类,引起了研究人员对CAR-T疗法用于实体的巨大兴趣。研究表明,尽管CAR-T疗法对实体有效,但实体中复杂的免疫抑制微环境(TME),包括抑制性细胞和抑制性细胞因子,导致CAR-T疗效不佳。如何克服TME成为实体瘤过继细胞成功的一个巨大障碍。近日,研究人员报道利用骨髓间充质干细胞(BMSC)系统性递送工程腺病毒(OAd),通过肿瘤细胞产生溶瘤作用进而破坏TME,有望增强CAR-T细胞疗效。研究人员使用BMSCs系统性地递送含有OAd的二元载体(CAd-MSCs)以及白细胞介素-12(IL-12)和程序性死亡配体1(PD-L1)阻滞剂。骨髓间充质干细胞载体释放并产生功能毒和裂解肺肿瘤细胞,同时通过释放IL-12和PD-L1阻断剂,刺激CAR-T细胞抗活性。体外实验结果证实,HER-2特异性CAR-T细胞可有效消除3D球体,并在体内两种原位肺模型中抑制生长。与使用CAR-T细胞相比,使用CAd-MSCs可增加体内人类T细胞的总数,并增强其多功能细胞因子的分泌。
哺乳动物心脏在出生后几乎失去了再生能力,一旦心脏遭受损伤,将导致很差的预后。研究发现,通过移植诱导多能干细胞衍生心肌细胞(iPSC-CM)可以替代受损心脏中的心肌细胞,是一种具有潜力的策略。然而该策略在进入临床前还面临着诸多挑战,包括植入的iPSC-CM因缺少足够的血管供给导致存活率较低,并且移植后的iPSC-CM不够成熟,可能发生致命的心律失常,探索克服上述问题的方法显得十分迫切。近日,研究人员报道通过联合移植人诱导多能干细胞衍生心肌细胞和血管内皮细胞(iPSC-EC),有望改善移植细胞存活率低以及潜在的心律失常问题。研究人员首先从三名的捐赠者处获得细胞,用于生产iPSC-CM和iPSC-EC。随后他们在与衍生EC共培养的环境下,测试了iPSC-CM的肌块长度、间隙连接蛋白和钙处理能力,并在小鼠模型中测试了单独iPSC-CM移植和iPSC-CM联合iPSC-EC移植的效果。结果发现,iPSC-EC在体外和体内均可有效促进iPSC-CM的成熟和功能,当与内皮细胞共培养时,衍生心肌细胞在细胞结构和功能方面表现出更成熟的表型。联合移植增强了移植物中内皮细胞的血管化,进而促进梗死区域的衍生心肌细胞成熟,心脏梗死后的心功能获得改善。。 菩禾生产的人牙龈上皮细胞采用胰蛋白酶和胶原酶混合消化制备而来。
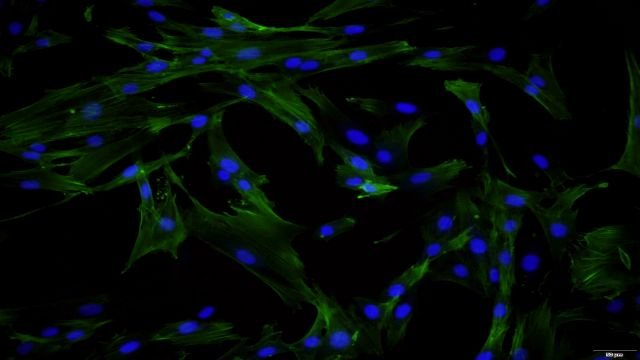
大鼠大隐静脉平滑肌细胞分离自大隐静脉组织;大隐静脉起于足背静脉弓内侧端,经内踝前方,沿大腿内侧缘半隐神经上行,经股骨内侧踝后方,进入大腿内侧部,与股内侧皮神经伴行,逐渐向前上,在耻骨结节外下方穿隐静脉裂孔,汇入股静脉,其汇入点称为隐股点。有5条属支.旋骼浅静脉、腹壁浅静脉、阴外静脉、股内侧浅静脉和股外侧浅静脉,它们汇入大隐静脉的形式多样,相互间吻合丰富。体外培养的大隐静脉平滑肌细胞伸展呈长梭形,胞浆丰富,有分枝状突起,细胞平行排列成单层或部分区域多层重叠生长,高低起伏;细胞密度低时,常交织成网状;密度高时,则排列为旋涡状或栅栏状。羊膜为单层上皮细胞互相连接构成的薄膜。视网膜神经节细胞细胞供应商家
气管平滑肌细胞是气道的重要结构细胞之一。软骨细胞细胞
抗原嵌合受体(CAR)T细胞疗法是放化疗、手术症的又一有力策略,已在血液系统恶性的临床中取得瞩目的成果。CAR-T细胞疗法采集患者的T细胞并于体外进行生物工程改造,使其识别细胞表面抗原,随后将改造后的CAR-T细胞回输到患者体内,达到识别和的杀死细胞的效果。然而在过程中,CAR-T细胞会随时间推移逐渐失去效果,即T细胞耗竭现象,是目前CAR-T面临的一大主要挑战。短期有效的CAR-T细胞疗法也意味着患者存在症复发的风险,可能是CAR-T实体效果不理想的解释之一。近日,研究人员报道敲除SUV39H1基因,可以有效增强CAR-T细胞功能,促进CAR-T细胞扩增,防止T细胞耗竭的出现,从而发挥长效抗能力,预防复发。研究证实,T细胞耗竭与细胞表观遗传学有密切关系。SUV39H1是一种H3K9甲基转移酶,介导H3K9甲基化,从而抑制多个基因的表达。研究人员使用CRISPR-Cas9基因编辑技术敲除了人类CAR-T细胞中的SUV39H1基因(SUV39H1KO),随后他们将SUV39H1KOCAR-T细胞移植到人白血病细胞或前列腺小鼠体内。结果显示,SUV39H1KOCAR-T细胞维持功能,未发生耗竭,小鼠存活,而采用传统CAR-T细胞的小鼠死亡。此外,研究人员还表示新的CAR-T细胞疗法需要的细胞数量更少。 软骨细胞细胞
上一篇: 肾小管平滑肌细胞细胞哪里有卖的
下一篇: 肾小球内皮细胞细胞厂家